Паравертебральная блокада означает блокаду спинномозговых нервов в месте их выхода из межпозвонковых отверстий. Межреберная блокада часто предпочтительнее паравертебральной в зонах, где ребра легко идентифицировать, поскольку для нее нужно меньше местного анестетика на блокируемый нерв и она часто проще технически. Тем не менее на уровнях позвонков, не имеющих ребер (поясничных), или там, где сзади ребра трудно идентифицировать (т. е. верхних и нижних грудных), паравертебральную блокаду можно использовать для блокирования спинномозговых нервов. В отличие от блокад периферических нервов паравертебральный блок вызывает анестезию с распределением, строго ограниченным дерматомами.
Анатомия
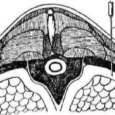
А. Спинномозговые нервы выходят из спинального канала через межпозвонковые отверстия. Отверстия образуют «вырезки» в прилегающих позвонков.
Б. Отверстия лежат кпереди и приблизительно на середине расстояния между поперечными отростками соседних позвонков. Поперечный отросток — критически важный костный ориентир для паравертебральной блокады. Важно отметить, что ниже следует описание анатомии «среднего» пациента. Индивидуальные отличия возможны по множеству причин (например, нормальная вариабельность человека, компрессионные переломы, кифосколиоз). Как и при всех регионарных методиках, анестезиолог должен помнить об этом, чтобы адаптировать при необходимости выполняемую методику, встретив индивидуальные особенности, отличающиеся от «средних».
1. Поперечный отросток невозможно пальпировать, но его необходимо локализовать по отношению к проще идентифицируемому остистому отростку. Соотношение поперечного отростка с остистым варьирует по всей длине позвоночника, так как угол остистого отростка варьирует как функция уровня позвоночника.
а. У поясничного позвонка остистый отросток удлинен и краниальный край остистого отростка расположен на уровне поперечного отростка этого же позвонка.
б. У грудного позвонка остистый отросток имеет верхушку в форме луковицы. Верхушка лежит на уровне поперечного отростка нижележащего позвонка.
в. 11-й и 12-й грудные позвонки представляют собой переход между более краниальными грудными позвонками и поясничными позвонками. Остистые отростки этих позвонков удлинены, как у поясничных позвонков, но краниальный край не вполне совпадает с нижним краем его собственного поперечного отростка.
2. В грудной и поясничной области спинномозговые нервы (и соответствующие дерматомы) называют по позвонкам, формирующим краниальную половину межпозвонкового отверстия через которые они проходят. Например, спинномозговый нерв L4 выходит между позвонками L4nL5.
В. В грудной области тело позвонка, остистый отросток и плевра формируют треугольную зону, через которую проходят спинномозговые нервы. Это важная зона, так как от спинномозгового нерва в этом месте отходит задняя ветвь, которая проходит назад и иннервирует кожу спины. Эту заднюю ветвь можно пропустить во время межреберной блокады, если местный анестетик введен слишком латерально. Паравертебральная блокада лишена этой потенциальной проблемы.
Показания
А. Паравертебральная блокада показана в тех случаях, когда необходимо дерматомальное распределение блокады. Она особенно полезна, когда требуется строго односторонний блок.
1. Предостережение. Поскольку иннервация перекрывается по средней линии, зоны около средней линии при односторонней паравертебральной (или межреберной) блокаде могут быть блокированы неадекватно. Таким же образом перекрываются соседние дерматомы одной стороны, в связи с чем почти всегда приходится блокировать на один дерматом выше и на один ниже нужного уровня (уровней) для обеспечения полной блокады целевого дерматома (ов).
Б. Амбулаторная хирургия. Паравертебральная блокада хорошо подходит для амбулаторной хирургии, так как в основном не нарушает действие симпатической нервной системы так широко, как это бывает при эпдуральной/спинальной анестезии, и может обеспечивать анальгезию до 10 ч или более при использовании местных анестетиков длительного действия. В отличие от нейроаксиальных блокад при паравертебральной маловероятны нарушения мочеиспускания или значительные нарушения моторной функции нижних конечностей (выше L2), что ускоряет выписку.
В. Специфическое применение. Существует ряд ситуаций, требующих применения паравертебральной блокады либо как «самостоятельной» методики регионарной анестезии, либо в комбинации с другими блокадами (например, межреберной). Ниже приведено несколько типичных примеров.
1. Операции на молочной железе. Было показано, что торакальная паравертебральная блокада лучше общей анестезии с точки зрения послеоперационной боли, частоты тошноты/рвоты и времени выписки после амбулаторных операций.
2. Паховая грыжа. Как и при операциях на молочной железе, было показано, что паравертебральная блокада лучше общей анестезии (меньше выражена послеоперационная боль, снижается частота тошноты/рвоты и сокращается время выписки после амбулаторных операций по поводу паховой грыжи).
3. Послеоперационная анальгезия: торакотомия/торакоскопия. Торакальная паравертебральная блокада обеспечивает прекрасную анальгезию после торакальных операций, и было показано, что она лучше торакальной эпидуральной анальгезии (меньше послеоперационная боль, снижается частота тошноты/рвоты, лучше функция легких). Возможность установить катетер для постоянной инфузии местного анестетика является важным преимуществом паравертебральной блокады перед блокадой межреберной.
4. Другие виды лечения боли. Как однократная, так и постоянная инфузия могут быть полезны при длительных болях.
а. Перелом ребер. Переломы ребер хорошо лечатся паравертебральной блокадой. Возможность установить катетер для постоянной инфузии является значительным преимуществом паравертебральной блокады перед блокадой межреберной, а уменьшение влияния на симпатическую нервную систему является преимуществом перед торакальной эпидуральной анальгезией. Постоянная паравертебральная блокада также обладает потенциальным преимуществом в условиях сопутствующей спинальной травмы.
б. Герпес зостер (острая вспышка и постгерпетическая невралгия). В отличие от межреберной блокады можно установить катетер для повторных введений или создания постоянной паравертебральной блокады. Есть сообщение о том, что этот подход эффективен для лечения рефрактерной постгерпетической невралгии.
Местные анестетики
А. Любые местные анестетики в любых концентрациях, используемые для блокад периферических нервов, подходят для паравертебральной блокады. Специфические примеры приведены в тексте ниже.
1. Местные анестетики-амиды средней длительности действия (например, лидокаин, мепивакаин) вызывают блокаду, длящуюся 3—5 ч.
2. Местныеанестетики-амидыдлительного действия (например, бупивакин, левобупивакаин, ропивакаин) вызывают блокаду, длящуюся 8—14 ч.
3. Как и при других блокадах, менее концентрированные растворы (более низкие дозы) вызывают менее выраженную моторную блокаду и более короткую сенсорную блокаду.
Б. Объем местного анестетика, необходимого для блокирования одного нерва, при паравертебральной блокаде значительно выше, чем при межреберных блокадах; таким образом, можно безопасно блокировать меньше дерматомов, чем при блокаде межреберной.
Поясничная техника
А. Положение. Блокады можно выполнить пациенту в любом положении, хотя положение лицом вниз (с подушкой, подложенной под живот для сгибания спины) и положение сидя, по-видимому, переносятся легче (особенно для двусторонней блокады), чем на боку.
Б. Маркировка точек инъекций. Идентифицируют остистые отростки, ассоциированные с нервами, которые нужно блокировать, и маркируют их по всей длине. Рисуют поперечные линии через остистые отростки позвонков целевых нервов. На три-четыре сантиметра латеральнее остистых отростков рисуют вертикальные линии, соединенные с линиями поперечными. Линии пересекаются над нижним краем поперечного отростка позвонка.
1. В поясничной области верхняя граница остистого отростка находится на том же уровне, что и каудальный край его собственного поперечного отростка. Поскольку спинномозговой нерв называется по позвонку, формирующему краниальную половину межпозвонкового отверстия, спинномозговой нерв выходит ниже поперечного отростка позвонка, по которому он назван.
В. Асептически обрабатывают и обкладывают кожу, местным анестетиком создают «лимонную корочку» в каждом пересечении поперечных и вертикальных линий.
Г. Введение иглы
1. Методика с фиксированной глубиной. Иглу 22 G или больше длиной 6—7 см вводят через «лимонную корочку» под углом 10—30° краниално.
а. В зависимости от размера пациента, контакта с поперечным отростком следует достигнуть на глубине 2,5—5 см. Если контакта с поперечным отростком на ожидаемой глубине не произошло, следует осторожно попробовать в краниальном и каудальном направлении параллельно оси спинного мозга.
б. При контакте с поперечным отростком маркируют его глубину. Значение глубины важно, так как нерв будет лежать приблизительно на 2 см глубже задней поверхности поперечного отростка.
в. Иглу подтягивают к коже и перенаправляют каудально (т. е. более перпендикулярно коже) и слегка медиально на глубину, приблизительно на 2 см большую, чем нижний край поперечного отростка.
(1) Если контакт с костью произошел приблизительно на той же глубине, на которой изначально был контакт с поперечным отростком, это значит, что игла, вероятно, была направлена недостаточно каудально и снова попала в поперечный отросток. Иглу следует подтянуть и направить немного более каудально, пока она не пройдет выше поперечного отростка.
(2) Если контакт с костью произошел глубже поперечного отростка, это, скорее всего, тело позвонка. Иглу следует подтянуть и получить контакт с поперечным отростком. Снова ввести иглу под немного менее медиальным углом на глубину 2 см выше поперечного отростка.
2. Ультразвуковая методика. Поскольку гиперэхогенный поперечный отросток вызывает выпадение изображения ниже его, ультразвук в общем невозможно использовать для визуализации спинномозгового нерва. Однако ультразвук можно использовать для идентификации поперечного отростка и определения глубины отростка от кожи. Это измерение упрощает установку иглы на правильную глубину.
3. Методика с нейростимулятором. Как и при блокадах периферических нервов, нейростимулятор может помочь идентифицировать спинномозговой нерв в процессе паравертебральной блокады. Есть сообщение о том, что сегментарные сокращения мышц, соответствующие целевому нерву под действием тока 0,4—0,6 мА, со 100%-й частотой указывали на успешность торакальной паравертебральной блокады у 60 женщин, которым выполняли операции на молочной железе.
Д. Введение препарата. Зафиксировав иглу в нужном положении, выполняют аспирацию для выявления внутрисосудистого (кровь) или субарахноидального (спинномозговая жидкость) положения, затем дробно вводят по 4—8 мл местного анестетика.
Торакальная методика
А. Положение. Как и при поясничной паравертебральной блокаде, возможны положения лицом вниз, на боку или сидя.
Б. Маркировка точек инъекций. Кожу маркируют в основном так же, как описано для поясничной паравертебральной блокады, за исключением того, что вертикальные линии наносят всего на 3 см латеральнее средней линии, поскольку позвонки в торакальной зоне уже.
1. Важно помнить, что поперечные отростки торакальных позвонков наклонены каудально и верхушка остистого отростка находится на уровне поперечного отростка не этого же позвонка, а более каудального. Таким образом, при блокаде торакальных спинномозговох нервов игла идет от краниального края поперечного отростка для достижения нерва, соответствующего пальпируемому остистому отростку.
В. Асептическую обработку кожи и «лимонную корочку» местным анестетиком выполняют также, как и при поясничной паравертебральной блокаде.
Г. Введение иглы. Те же методики (фиксированная глубина, нейростимулятор, ультразвук), применяемые для введения иглы при поясничной паравертебральной блокаде, можно применять и при торакальной паравертебральной блокаде. Есть следующие отличия:
1. Глубина от кожи до поперечного отростка меньше (2—4 см).
2. Игла может вступить в контакт с ребром (которое соединяется с остью поперечного отростка), если введена слишком латерально.
3. После контакта с поперечным отростком направление иглы изменяют краниально (вместо каудального) и проводят ее через край.
Д. Методика потери сопротивления. Хотя она не так очевидна, как потеря сопротивления, используемая для идентификации эпидурального пространства, есть едва различимая потеря сопротивления при прохождении кончика блокирующей иглы через верхнюю реберно-поперечную связку. Потеря сопротивления указывает на вход в торакальное паравертебральное пространство. Эта методика неприменима для поясничного паравертебрального пространства, поскольку там нет эквивалента ребернопоперечной связки.
1. Для использования методики потери сопротивления, наполненный воздухом, шприц соединяют с блокирующей иглой и по мере продвижения иглы за поперечный отросток прикладывают осторожное давление. Потеря сопротивления указывает на вход в паравертебральное пространство. Это методика, которую может использовать кто угодно, даже при использовании в качестве первичной методики фиксированной глубины, ультразвука или нейростимулятора. Однако использование методики потери сопротивления как самостоятельной означает, что методику идентификации торакального паравертебрального пространства следует оставить для очень опытных специалистов.
2. Резкая потеря сопротивления дает основания заподозрить попадание иглы в плевральную полость.
Е. Катетеризация паравертебрального пространства. Торакальное паравертебральное пространство можно катетеризировать. Катетеры устанавливают в основном через иглы Туохи. В отличие от эпидурального пространства введение катетера встретит значительное сопротивление, поскольку паравертебральное пространство не является «пространством» в том же смысле, что эпидуральное. Эту проблему можно решить введением 5—10мл раствора для создания пространства, достаточного для катетера. 1. Если катетер входит легко, то это дает основания заподозрить попадание иглы в грудную клетку.
Ж. Введение препарата. Как и при поясничной паравертебральной блокаде, выполняют аспирацию для выявления попадания иглы в сосуд или субарахноидальное пространство. Дробно вводят по 3—7 мл местного анестетика.
1. В отличие от поясничной паравертебральной блокады препарат, введенный в торакальное паравертебральное пространство, может распространяться краниально и каудально, достигая спинномозговых нервов на один или более уровней выше нужного. Следовательно, если нужно блокировать несколько смежных нервов, с каждой стороны можно использовать несколько меньший объем местного анестетика. На самом деле этот подход предпочтителен для введения больших объемов на одном уровне. При поясничной паравертебральной блокаде таких связей между разными уровнями нет.
Осложнения
Паравертебральные блокады сопряжены с теми же типами осложнений, что и блокады других нервов.
A. Неудачная блокада. Сообщается о частоте неудач в диапазоне от 0% до 10%. В самом большом к настоящему времени одиночном исследовании сообщается о частоте неудач у взрослых 6,1% (п = 620) и ноль у детей (и = 42) при использовании методики с нейростимулятором.
Б. Внутрисосудистое введение иглы. Наджа с соавторами сообщили, что при определении внутрисосудистого введения как позитивной аспирации крови частота этого осложнения составила 6,8% у взрослых и ноль у детей. Неудивительно, что риск у любого конкретного пациента возрастает с увеличением числа инъекций.
B. Гематома. В исследовании Наджа с соавторами гематомы развились у 2,4% пациентов. Все гематомы были поверхностными и успешно излечились локальным прижатием.
Г. Пневмоторакс. Те же авторы сообщили о частоте пневмоторакса 0,5%. Риск пневмоторакса возрастает с увеличением числа инъекций.
Д. Центральный нейроаксиальный блок. В работе Наджа с соавторами признаки эпидурального или интратекального введения были отмечены у 1% пациентов. Спинальный блок возможен, если игла попала в «дуральный рукав», который распространяется за пределы межпозвонкового отверстия и может стать причиной «тотального спинального блока» при достаточной дозе (особенно на высоком грудном уровне). Эпидуральная блокада возможна, если местный анестетик прошел назад вдоль спинномозгового нерва и достиг эпидурального пространства.
Е. Гипотензия. При паравертебральной блокаде можно было бы ожидать очень низкую вероятность гипотензии, и на самом деле Наджа с соавторами сообщили о частоте всего 4%. Существует множество потенциальных механизмов, по которым паравертебральный блок может вызвать гипотензию. Блокада спинномозговых нервов вызывает дерматомальную симпатическую блокаду, от которой нельзя ожидать гипотензии, за исключением ситуации, когда большое количество нервов блокированы с обеих сторон. Цепочка симпатических ганглиев лежит вдоль тел позвонков слегка кпереди и медиально от зоны паравертебральной блокады. Неправильное положение иглы может вызвать гипотензию за счет блокирования симпатической цепочки. Непреднамеренная эпидуральная и спинальная блокада также могут вызвать гипотензию по очевидным причинам.
Ж. Системная токсичность. В связи с необходимостью введения относительно большого объема местного анестетика и быстрой абсорбцией местного анестетика после паравертебральной блокады, риск токсического воздействия на центральную нервную систему, по-видимому, выше, чем при центральных нейроаксиальных блокадах и блокадах периферических нервов.
Заключение
Хотя паравертебральная блокада применяется не так широко, как центральные нейроаксиальные блокады и блокады периферических нервов, есть клинические ситуации, когда применение этой методики почти идеально. Настойчивое освоение методики значительно повышает универсальность анестезиолога.