Ревматоидный артрит — это аутоиммунное заболевание, которое вызывает хроническое воспаление суставов и других частей тела.
Симптомы и признаки ревматоидного артрита включают:
- боли в суставах, таких как суставы ног, рук и коленей,
- опухшие суставы,
- лихорадка,
- полиартрит,
- потеря диапазона движения,
- потеря суставной функции,
- усталость,
- покраснение суставов,
- ревматоидные конкреции,
- анемия,
- повышение температуры в области суставов,
- деформации суставов и
- симптомы и признаки, влияющие на обе стороны тела (симметрия).
Ревматоидный артрит — хроническое заболевание, характеризующееся периодами обострения и ремиссии.
При ревматоидном артрите обычно затронуты множественные суставы и часто, но не всегда, реагируют симметрично.
Хроническое воспаление ревматоидного артрита может вызвать постоянные повреждения суставов и деформацию.
Суставное повреждение может наступить рано и не всегда соответствует тяжести симптомов РА.
«Ревматоидный фактор» представляет собой антитело, которое может быть обнаружено в крови 80% людей с ревматоидным артритом. Ревматоидный фактор обнаружен в простом анализе крови. Возможные факторы риска развития ревматоидного артрита включают генетические, курение, вдыхание кремнезема.
Что такое ревматоидный артрит?
Определение ревматоидного артрита. Ревматоидный артрит (РА) является аутоиммунным заболеванием, которое вызывает хроническое воспаление суставов. Аутоиммунные заболевания — это болезни, которые происходят, когда ткани тела ошибочно атакуются их собственной иммунной системой. Иммунная система содержит сложную клеточную организацию и антитела, предназначенные для «поиска и уничтожения» захватчиков тела, особенно инфекций. Пациенты с аутоиммунными заболеваниями имеют антитела и иммунные клетки в крови, которые нацелены на собственные ткани организма, где они могут быть связаны с воспалением. Хотя воспаление тканей вокруг суставов и воспалительный артрит являются характерными чертами ревматоидного артрита, заболевание также может вызывать воспаление и повреждение других органов в организме.
Поскольку он может воздействовать на многие другие органы тела, ревматоидный артрит называется системным заболеванием. Ревматоидный артрит — классическое ревматическое заболевание. Ревматоидный артрит, который начинается у людей в возрасте до 16 лет, называется юношеским идиопатическим артритом или (предыдущий ювенильный ревматоидный артрит).
Симптомы и признаки ревматоидного артрита
Хотя ранние симптомы ревматоидного артрита можно перепутать с другими заболеваниями, симптомы очень характерны для ревматоидного заболевания. Симптомы и признаки ревматоидного артрита включают следующее:
- Усталость
- Боль
- Набухание суставов
- Покраснение
- Тугоподвижность суставов
- Потеря диапазона движения
- Хромота
- Множественные пораженные суставы (полиартрит)
- Симметрия
- Потеря функции
- Анемия
- Температура
Ревматоидный артрит против остеоартрита
Ревматоидный артрит — это деструктивное заболевание суставов, которое вызвано воспалением в ткани, которое обычно создает смазочную жидкость для суставов. Когда эта ткань остается воспаленной, она приводит к деформации, ослабляя суставы и разрушая суставы путем эрозии хряща и кости.
Остеоартрит — это невоспалительное заболевание суставов, в котором затронут хрящ, как правило, асимметрично, может влиять только на одно колено или руку.

Хотя ревматоидный артрит является хроническим заболеванием, что означает, что он может длиться годами, пациенты могут иметь длительные периоды без симптомов. Однако ревматоидный артрит обычно является прогрессирующим заболеванием, которое может вызвать значительное разрушение суставов и функциональное ухудшение.
Сустав — это место, встречаются где две кости, чтобы позволить движение частей тела. Артрит означает воспаление суставов. Суставное воспаление ревматоидного артрита вызывает отек, боль, жесткость и покраснение суставов. Воспаление ревматоидного заболевания может также возникать в тканях вокруг суставов, таких как сухожилия и мышцы.
У некоторых людей с ревматоидным артритом хроническое воспаление приводит к разрушению хряща, костей и сухожилий. Суставное повреждение может произойти в начале болезни и быть прогрессивным. Кроме того, исследования показывают, что прогрессирующий суставной ущерб не обязательно соответствует степени боли, жесткости или отечности, которая возникает в суставах.
Болезнь в три раза чаще встречается у женщин, чем у мужчин. Она одинаково влияет на людей всех рас.
Причины ревматоидного артрита и факторы риска
Причина ревматоидного артрита неизвестна. Хотя давно подозревают заражение такими агентами, как вирусы, бактерии и грибки, никто не доказал причину. Причина ревматоидного артрита это очень активная область глобальных исследований. Считается, что тенденция к ревматоидному артриту может быть генетически унаследована (наследственность). Определены гены, которые повышают риск ревматоидного артрита. Также подозревается, что некоторые инфекции или факторы окружающей среды могут вызывать активацию иммунной системы у восприимчивых людей. Иммунная система атакует собственные ткани организма. Это вызывает воспаление в суставах, а иногда и в различных органах тела, таких как легкие или глаза.
Неизвестно, что вызывает возникновение ревматоидного артрита. Независимо от точного триггера, результатом является иммунная система, которая направлена на то, чтобы помочь воспалению в суставах, а иногда и в других тканях организма. Иммунные клетки, называемые лимфоцитами, активируются, а химические мессенджеры (цитокины, такие как TNF, интерлейкин-1 / IL-1 и интерлейкин-6 / IL-6) экспрессируются в воспалительных областях.
Кишечные бактерии, курение и заболевание десен
Факторы окружающей среды также играют роль в возникновении ревматоидного артрита. Например, ученые сообщили, что курение табака, воздействие минералов кремнезема и хроническое заболевание периодонта все увеличивают риск развития ревматоидного артрита. Существуют теории о различных кишечных бактериях (кишечных микробов, которые, естественно, обитают на подкладке кишечника), которые могут вызвать возникновение ревматоидного артрита у генетически восприимчивых людей. Нет конкретных микробов, которые были идентифицированы как определенные причины.
Осложнения ревматоидного артрита
Так как ревматоидный артрит представляет собой системное заболевание, воспаление может повлиять на другие органы и участки тела, кроме суставов. Воспаление желез глаз и рта может вызвать сухость в этих областях и называется синдромом Шегрена. Сухость глаз может привести к истиранию роговицы.
Воспламенение белых склеры называется склеритом и может быть очень опасным для глаз. Ревматоидное воспаление слизистой оболочки легких (плеврит) вызывает боль в груди с глубоким дыханием, одышку или кашель, сама по себе легочная ткань может быть также воспалена и корродирует, а иногда развиваются в легких и узлы воспаления (ревматоидные узелки). Воспаление ткани (перикарда), окружающее сердце, называется перикардитом, может вызвать боль в груди, которая обычно изменяется по интенсивности, когда человек лежит или наклоняется вперед. Ревматоидный артрит связан с повышенным риском сердечного приступа.
Болезнь может уменьшить количество красных кровяных телец (анемия) и лейкоцитов. Уменьшенные лейкоциты могут быть связаны с увеличением селезенки (синдром Фелти) и могут увеличить риск заражения.
Риск лимфатического рака (лимфомы) выше у пациентов с ревматоидным артритом, особенно у пациентов с длительным активным воспалением суставов. Большие комки под кожей (подкожные узелки, называемые ревматоидными конкрециями) могут появляться вокруг локтей и пальцев, где часто возникает давление.
Симптомы и признаки ревматоидного артрита?
Симптомы РА приходят и уходят, в зависимости от степени воспаления тканей. При воспалении тканей организма болезнь активна. Когда происходит воспаление тканей, болезнь неактивна (в ремиссии). Ремиссии могут возникать спонтанно или с лечением и могут длиться неделями, месяцами или годами. Во время ремиссии симптомы болезни исчезают, и люди обычно чувствуют себя хорошо. Когда болезнь снова активируется (рецидив), симптомы возвращаются. Возвращение активности и симптомов болезни называется сыпью.
Каковы симптомы ревматоидного артрита?
Когда болезнь активна, симптомы могут быть следующими:
- усталость
- потеря энергии,
- отсутствие аппетита,
- низкая температура,
- боли в мышцах и суставах,
- жесткость.
Сила боли мышц и суставов обычно является самым заметным утром и после периодов бездействия. Это называется утренней скованностью и пост-сидячей жесткостью. Во время обострения, суставы часто становятся горячими, красными, опухшими, болезненными и нежными. Это происходит потому, что соединительная ткань сустава воспаляется, что приводит к образованию чрезмерной жидкости.
Ревматоидный артрит обычно охватывает несколько суставов и поражает обе стороны тела. В своей наиболее распространенной форме он называется симметричным полиартритом. Ранние симптомы РА могут быть мягкими. Часто поражаются маленькие суставы рук и запястий. Ранними симптомами ревматоидного артрита могут быть боль и длительная жесткость суставов, особенно утром. Симптомы ревматоидного артрита включают трудности с повседневными задачами, такими как поворотные ручки и открытие банок банки. Мелкие суставы ног также часто поражаются, что может привести к болезненной ходьбе, особенно утром после того, как только встали из постели.
Тесты для диагностики ревматоидного артрита
Там нет конкретного теста для диагностики ревматоидного артрита. Диагноз основывается на клинической картине. В конце концов, ревматоидный артрит диагностируется на основе сочетания суставов, характерного отека и жесткости утром, присутствие фактора ревматоидной крови, а также результаты ревматоидных узелков и рентгенографических изменений (рентгеновские исследование). Важно понимать, что существует множество форм заболеваний суставов, которые могут имитировать ревматоидный артрит.
Первым шагом в диагностике ревматоидного артрита является встреча между врача и пациента. Врач изучает историю симптомов, исследует суставы для воспаления, отека и деформации, кожу ревматоидных узлов (набухания на коже, чаще всего над локтями или пальцами) и другие части тела для воспаления. Некоторые анализы крови и рентгеновских лучей часто оказываются полезными. Диагноз будет основываться на характере симптомов, распространении болей в суставах, крови и рентгенологических результатах. Это может занять несколько визитов, прежде чем медицинский работник будет уверен в диагнозе. Врач со специальной подготовкой по артриту и связанным с ним заболеваниям называется ревматологом.
Остеоартрит или дегенеративный артрит
Это воспаление в суставе, которое помогает отличить ревматоидный артрит от общих невоспалительных типов артрита, таких как остеоартрит или дегенеративный артрит. Распространение воспаления суставов также важно в диагностике. При ревматоидном артрите небольшие суставы рук и пальцев, запястья, ноги и колени обычно воспаляются в симметричном распределении (воздействуя на обе стороны тела). Когда воспаляется только один или два сустава, диагностика ревматоидного артрита становится более сложной. Врач может затем выполнять другие тесты, чтобы исключить артрит из-за инфекции или подагры. Обнаружение ревматоидных узелков (описанных выше), чаще всего вокруг локтей и пальцев, может указывать на диагноз.
Тесты на ревматоидный фактор
Он полезен при диагностировании ревматоидного артрита при оценке случаев необъяснимого воспаления суставов. Тест на антитела к циклическому цитруллинированному пептиду (АЦЦП) особенно полезен при поиске причины ранее недиагностированного воспалительного артрита, когда традиционного анализа крови на ревматоидный артрит, ревматоидный фактор, нет. Считается, что эти антитела представляют собой ранние стадии ревматоидного артрита в этой среде. Они также связаны с более агрессивными формами ревматоидного артрита. Другое антитело, называемое «антитела к ядерным антигенам» (ANA), также обычно встречается у людей с ревматоидным артритом. Антитела цитрулинов также связаны с более агрессивными формами ревматоидного артрита. Другое антитело, называемое «антиядерное антитело» (ANA), также обычно встречается у людей с ревматоидным артритом.
Следует отметить, что многие формы детского артрита (ювенильный воспалительный артрит) не связаны с позитивностью анализов крови на ревматоидные факторы. В этой ситуации ювенильный ревматоидный артрит следует отличать от других видов воспаления суставов, включая суставную травму, артрит воспалительного заболевания кишечника и редко суставные опухоли.
Анализ крови
Анализ крови, называемый скорость оседания эритроцитов, является грубой мерой воспаления суставов. Он фактически измеряет, как быстро красные кровяные клетки падают на дно трубки. Частота заболеваемости обычно выше во время растущих болезней и более медленная (низкая) во время ремиссий. Другим анализом крови, используемым для измерения степени воспаления, присутствующего в организме, является С-реактивный белок. Анализ крови также может выявить анемию, поскольку анемия распространена при ревматоидном артрите, особенно из-за хронического воспаления.
Тесты на ревматоидный фактор, ANA, СОЭ и C-реактивный белок также могут быть аномальными в других системных аутоиммунных и воспалительных заболеваниях. Следовательно, аномалии в этих анализах крови сами по себе недостаточны для надежной диагностики ревматоидного артрита.
Врач может выбрать артроцентез. В этой процедуре, используются стерильная игла и шприц, чтобы взять пункцию сустава и протестировать в лаборатории. Анализ жидкости суставов в лаборатории может помочь исключить другие причины артрита, такие как инфекция и подагру. Пртроцентез уменьшить отек и боль в суставах. Иногда, препараты кортизона вводятся в сустав во время процедуры, чтобы облегчить быстрое воспаление суставов и дальнейшее уменьшение симптомов.
Этапы ревматоидного артрита
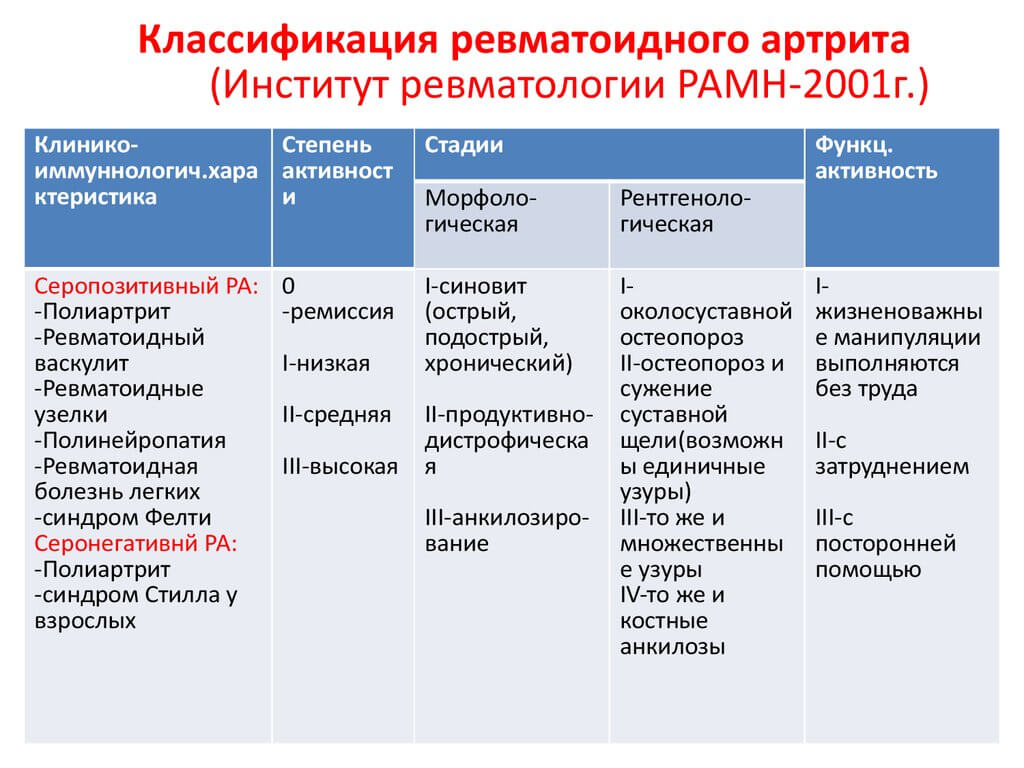
Американский колледж ревматологии разработал систему классификации ревматоидного артрита, которая в основном основана на рентгеновском снимке суставов. Эта система помогает медицинским специалистам классифицировать тяжесть ревматоидного артрита в хрящах, сухожилиях и костях.
Стадия I
На рентгене нет повреждения, хотя могут быть признаки истончения
Стадия II
- Рентген, свидетельствующий о прореживании костей вокруг сустава с повреждением кости или без нее
- Небольшое повреждение хряща
- Суставная мобильность может быть ограничена; суставных деформаций не наблюдается
- Атрофия соседних мышц
- Возможные аномалии мягких тканей вокруг сустава
Стадия III
- Рентгеновские снимки, свидетельства повреждения хряща и кости и истончение костей вокруг сустава
- Суставная деформация без постоянной фиксации суставов
- Увеличенная мышечная атрофия
- Возможные аномалии мягких тканей вокруг сустава
Стадия IV
- Рентгеновские доказательства повреждения хряща и кости и остеопороз вокруг суставов
- Деформация суставов при постоянной совместной фиксации (называемой анкилозом)
- Увеличенная мышечная атрофия
- Возможные аномалии мягких тканей вокруг сустава
Ревматологи также классифицируют функциональный статус людей с ревматоидным артритом следующим образом:
- Класс I: полная способность выполнять обычные ежедневные действия
- Класс II: способность выполнять нормальную деятельность самообслуживания и работу, но ограниченность в осуществлении деятельности за пределами рабочего места (такие как спорт, хозяйственные работы)
- Класс III: может выполнять обычные самообслуживания, но ограничивается работой и другими видами деятельности
- Класс IV: ограниченная способность выполнять рутинный уход за собой, работой и другими видами деятельности
Варианты лечения и типы ревматоидного артрита
Нет никакого известного лечения ревматоидного артрита. До сих пор целью лечения является уменьшение воспаления и боли в суставах, максимизация функции и предотвращение разрушения суставов и деформации. Для раннего медицинского вмешательства важно улучшить результаты. Агрессивное управление может улучшить функцию, остановить повреждение суставов, как видно из рентгеновских лучей, и предотвратить инвалидность.
Оптимальное лечение РА включает комбинацию лекарств, отдыха, суставного укрепления, суставной защиты и обучения пациентов (и семьи). Лечение адаптировано ко многим факторам, таким как активность заболевания, тип сустава, общее состояние здоровья, возраст и занятость. Лечение наиболее успешно, когда существует тесное сотрудничество между медицинским работником, пациентом и членами семьи.
Два класса препаратов используются для лечения ревматоидного артрита: быстродействующие «препараты первой линии» и препараты «второй линии» медленного действия (также называемые противоревматическими препаратами, модифицирующими болезнь). Препараты, такие как аспирин и кортизон (кортикостероиды используются для уменьшения боли и воспаления. Вторичные препараты, такие как метотрексат и гидроксихлорохин, стимулируют ремиссию и предотвращают прогрессирующее разрушение суставов.
Частота процесса разрушения варьируется у пострадавших. Те, у кого необычные, менее разрушительные формы болезни или состояния, успокоились после многолетней борьбы, могут управляться только с отдыхом плюс контроль боли и противовоспалительные препараты.
В целом, однако, функция улучшается, а повреждение и разрушение суставов сводятся к минимуму, когда болезнь сначала лечится препаратами второй линии (антирегулярные препараты, модифицирующие болезнь) даже в течение нескольких месяцев после постановки диагноза. Большинство людей нуждаются в более агрессивных препаратах второй линии, таких как метотрексат, в дополнение к противовоспалительным препаратам. Иногда эти препараты второй линии используются в комбинации.
Первая линия лекарств от ревматоидного артрита
Ацетилсалициловая кислота (аспирин), напроксен, ибупрофен, этодолак и диклофенак (Вольтарен) являются примерами нестероидных противовоспалительных препаратов (НПВП). НПВС — это препараты, которые могут уменьшить воспаление тканей, боль и припухлость. НПВП не являются кортизонами. Аспирин, в дозах выше, чем при лечении головных болей и температуры, является эффективным противовоспалительным лекарственным средством при ревматоидном артрите. Аспирин используется для проблем суставов с древних времен.
Новые НПВП столь же эффективны, как и аспирин для снижения воспаления и боли и требуют меньше ежедневных доз. Ответ пациентов на различные НПВП различается. Поэтому специалисту в области здравоохранения нередко приходится попробовать несколько препаратов для определения наиболее эффективного агента с наименьшими побочными эффектами.
Наиболее распространенными побочными эффектами аспирина и других НПВП являются диспепсия, боль в животе, язвы и даже желудочно-кишечные кровотечения. Для уменьшения желудочно-кишечных побочных эффектов НПВП обычно принимают с пищей. Дополнительные лекарства часто рекомендуются для защиты желудка от язв. Эти лекарства включают антациды, сукральфат, ингибиторы протонного насоса и мизопростол. Новые НПВП включают селективные ингибиторы Cox-2, такие как целекоксиб, которые оказывают противовоспалительное действие с меньшим риском раздражения желудка и риска кровотечения.
Кортикостероидные препараты
Кортикостероиды можно вводить перорально или вводить непосредственно в ткани и суставы. Они более эффективны, чем НПВС, для уменьшения воспаления и восстановления подвижности и совместного функционирования. Кортикостероиды полезны в течение коротких периодов времени при тяжелой болезни или когда заболевание не реагирует на НПВП. Однако кортикостероиды могут иметь серьезные побочные эффекты, особенно при длительном применении при высоких дозах. Эти побочные эффекты включают увеличение веса, отечность лица, истончение кожи и костей, катаракту, риск инфекции, потерю мышц и разрушение крупных суставов, таких как бедра.
Болезнь-модифицирующие антиревматические препараты
В то время как препараты первой линии (НПВП и кортикостероиды) могут облегчить воспаление и боль в суставах, они не обязательно предотвращают разрушение или деформацию суставов. Ревматоидный артрит требует лекарств, отличных от НПВП и кортикостероидов, чтобы остановить прогрессирующее повреждение хряща, кости и мягких тканей. Агенты для лечения ревматоидного артрита, необходимые для идеального лечения этого заболевания, также упоминаются как противоревматические препараты, модифицирующие болезнь.
Они бывают разных форм и перечислены ниже. Эти лекарства «второй линии» или «медленного действия» могут занять от нескольких недель до нескольких месяцев, чтобы стать эффективными. Они используются в течение длительных периодов времени, даже лет в разных дозах. Если они максимально эффективны, БМАРП могут стимулировать ремиссию, замедляя прогрессирование совместного разрушения и деформации. Некоторые препараты со второй линии БМАРП иногда используются в качестве комбинированной терапии. Как и при использовании препаратов первой линии, врачу, возможно, придется попробовать разные препараты второй линии перед оптимальным лечением.
Типы препаратов
 Исследования показывают, что пациенты, которые отвечают на БМАРП с контролем ревматической болезни могут фактически уменьшить известный риск (небольшой, но реальный) лимфомы (рак из лимфатических узлов ), которая существует только от ревматоидного артрита. На следующем этапе рассматриваются различные доступные БМАРП.
Исследования показывают, что пациенты, которые отвечают на БМАРП с контролем ревматической болезни могут фактически уменьшить известный риск (небольшой, но реальный) лимфомы (рак из лимфатических узлов ), которая существует только от ревматоидного артрита. На следующем этапе рассматриваются различные доступные БМАРП.
- Гидроксихлорохин (Плаквенил) связан с хинином и также используется для лечения малярии. Он широко используется для лечения ревматоидного артрита. Возможные побочные эффекты включают расстройство желудка, кожную сыпь, мышечную слабость и изменения зрения. Хотя изменения зрения редко, люди, принимающие Плаквенил, должны контролироваться офтальмологом (офтальмологом).
- Сульфасалазин (Азульфидин) является пероральным препаратом, который традиционно используется в лечении легкой и умеренной воспалительных заболеваний кишечника, таких как неспецифический язвенный колит и колит Крона. Асульфид используется для лечения ревматоидного артрита в сочетании с противовоспалительными препаратами. Асульфид обычно хорошо переносится. Общие побочные эффекты включают сыпь и расстройство желудка. Поскольку асульфид состоит из сульфатов и салицилатных соединений, его следует избегать людьми с известными сульфаминогенными аллергиями.
Новые методы лечения
Новые препараты «второй линии» (БМАРП) для лечения ревматоидного артрита включают лефлуномид и этанерцепт, инфликсимаб, анакинра, адалимумаб, ритуксимаб (Ритуксан) и ингибиторы янус киназы, представленные тофацитинибом. Каждый из этих препаратов может увеличить риск инфекции.
Лефлуномид (Арава) доступен для облегчения симптомов и прекращения прогрессирования заболевания. Он действует, блокируя действие важного фермента, который играет роль в иммунной активации. Лефлуномид может вызвать заболевание печени, диарею, выпадение волос и / или сыпь у некоторых людей. Его нельзя принимать непосредственно перед или во время беременности из-за возможных врожденных дефектов и обычно советуют избегать женщинам, которые могут забеременеть.
Биологические БМАРП представляют собой новый подход к лечению ревматоидного артрита и являются продуктами современной биотехнологии. Они называются биологическими препаратами или модификаторами биологического ответа. По сравнению с традиционными БМАРП, биологические препараты начинают действовать гораздо быстрее и могут оказывать сильное влияние на прекращение постепенного повреждения суставов. В целом, их методы действий также более определены и целенаправлены.
Этанерцепт, инфликсимаб, адалимумаб, голимумаб и цертолизумаб являются биологическими препаратами, которые пересекают прогестиновый белок в суставах (фактор некроза опухоли или TNF), который стимулирует воспаление суставов при ревматоидном артрите.
Что нельзя есть при ревматоидном артрите
Нет никакой специальной диеты РА или «лечебной» диеты для ревматоидного артрита. Сто лет назад было говорили, что некоторые продукты ухудшат ревматоидный артрит. Это уже не так. У людей с ревматоидным артритом нет универсальных продуктов или группы продуктов, которых следует избегать.
 Нет никаких доказательств того, что клейковина вызывает ревматоидный артрит. Тем не менее, для тех чувствительных к клейковины (пшеница, ячмень, рожь), безглютеновая диета может предотвратить плохое всасывание в кишечнике необходимых питательных веществ, так как тонкая кишка может быть воспаленной. Воспалительное заболевание кишечника может быть вредным для тех, кто также страдают от ревматоидного артрита, если возникает дефицит питательных веществ, таких как витамин D и фолиевой кислоты.
Нет никаких доказательств того, что клейковина вызывает ревматоидный артрит. Тем не менее, для тех чувствительных к клейковины (пшеница, ячмень, рожь), безглютеновая диета может предотвратить плохое всасывание в кишечнике необходимых питательных веществ, так как тонкая кишка может быть воспаленной. Воспалительное заболевание кишечника может быть вредным для тех, кто также страдают от ревматоидного артрита, если возникает дефицит питательных веществ, таких как витамин D и фолиевой кислоты.
Диета при ревматоидном артрите
Тем не менее, есть некоторые продукты, которые могут быть полезны, хотя они не считаются мощными или эффективными в качестве лекарственных средств для модификации болезни. Было показано, что рыбные масла, такие как добавка жирных кислот лосося и омега-3, полезны в некоторых краткосрочных исследованиях ревматоидного артрита. Это говорит о том, что полезно добавить больше рыбы в рацион, и вести, например, средиземноморскую диету. Противовоспалительное действие куркумина в куркуме и карри может быть полезно для уменьшения симптомов ревматоидного артрита.
Пищевые добавки
Добавки, такие как кальций и витамин D, используются для предотвращения остеопороза у пациентов с ревматоидным артритом. Фолиевая кислота используется в качестве дополнения для предотвращения побочных эффектов лечения метотрексатом при ревматоидном артрите. Алкоголь сведен к минимуму или избегается у пациентов, принимающим метотрексат.
Польза хрящевых препаратов, таких как глюкозамин и хондроитин для ревматоидного артрита, остается непроверенной. Симптоматическое облегчение боли часто может быть достигнуто при пероральном применении ацетиламинофена. Антибиотики, в частности, тетрациклин-миноциклин (миноцин), недавно были протестированы на ревматоидный артрит в клинических испытаниях. Ранние результаты показывают умеренное улучшение симптомов. Было показано, что миноциклин ингибирует важные ферменты-посредники для разрушения тканей, называемых металлопротеиназами в лаборатории, а также у людей.
Можно ли заниматься спортом с артритом?
Так как нагрузка на суставы может ухудшить воспаление, а также вызвать осложнения, когда суставы были повреждены в прошлом заболевании, важно важно выбрать программу, в соответствии с возможностями каждого человека. Физическая терапия может быть полезна. Упражнения, которые менее травматичны для суставов, включая йогу и тай-чи, могут быть полезны для поддержания гибкости и силы, а также для улучшения общего самочувствия.
Ревматоидный артрит и беременность
В общем, ревматоидный артрит часто улучшается во время беременности. Обычно воспаление снижается и сводится к минимуму. К сожалению, это сокращение воспаления суставов во время беременности обычно не продолжается после родов.
Агенты, которые обычно используются для лечения воспаления, такие как нестероидные противовоспалительные средства, в том числе ибупрофен, напроксен и т.д., не используются во время беременности. Препараты, которые можно принимать, чтобы остановить прогрессирование ревматоидного заболевания, такие как метотрексат и циклоспорин, не следует использовать беременным и должны быть прекращены до зачатия из-за потенциального риска для плода. Когда ревматоидный артрит активен во время беременности, стероидные препараты, такие как преднизон и преднизолон часто используются для облегчения воспаления суставов. Эти препараты не оказывают неблагоприятного воздействия на плод.
Прогноз для пациентов с ревматоидным артритом
При раннем агрессивном лечении вероятность ревматоидного артрита может быть очень хорошей. Общее отношение к умению контролировать болезнь сильно изменилось с начала века. Врачи теперь стремятся искоренить любые признаки активного заболевания, предотвращая появление воспаления. Заболевание можно контролировать, и совместное усилие врача и пациента может привести к оптимальному здоровью.
Ревматоидный артрит вызывает повреждение и может уменьшить продолжительность жизни и привести к ранней смерти. Пациенты имеют более неблагоприятную перспективу, когда у них есть повреждение, продолжающееся неконтролируемое воспаление суставов и / или ревматоидное заболевание, поражающее другие органы тела. В общем, ревматоидный артрит имеет тенденцию быть потенциально более опасным, когда ревматоидный фактор или присутствие цитруллиновых антител демонстрируются анализом крови. Ожидаемая продолжительность жизни улучшается благодаря более раннему лечению и мониторингу.
Есть ли лекарство от ревматоидного артрита?
Нет, ревматоидный артрит не лечится прямо сейчас. Но поскольку развивается наука о генетике и болезни, а также об аутоимунных заболеваниях, очень вероятно, что лечение ревматоидного артрита скоро станет доступным.
Ученые во всем мире изучают много перспективных областей новых подходов к лечению ревматоидного артрита. Руководящие принципы лечения разрабатываются с использованием новых методов. Эти области включают лечение, которое блокирует действие специфических воспалительных факторов, таких как фактор некроза опухоли (TNFα), функцию B-клеток и T-клеток и интерлейкин-1 (IL-1), как описано выше. Было разработано много других лекарств, которые действуют против некоторых критических лейкоцитов и химических посланников, участвующих в ревматоидном воспалении. Кроме того, на горизонте новый холестерин с НПВП с механизмами действия, отличными от действующих препаратов.
Появляются более эффективные методы для более точного определения того, какие пациенты чаще развивают более агрессивное заболевание. Недавнее исследование антител показало, что присутствие антител к циклическому цитруллинированному пептиду в крови (см. Выше, при диагностике) связано с большей тенденцией к более разрушительным формам ревматоидного артрита.
Исследования проводились с участием различных типов коллагена соединительной ткани и имеют обнадеживающие признаки снижения активности ревматоидных заболеваний. Наконец, генетические исследования и техника, вероятно, приведут к появлению многих новых возможностей для ранней диагностики и точного лечения в ближайшем будущем.
Профилирование генов, также известное как генная матрица, определяется как полезный метод определения того, какие люди будут реагировать на какие препараты. Исследование проводилось с использованием генной матрицы для определения того, какие пациенты будут подвергаться большему риску более агрессивного заболевания. Все это происходит благодаря совершенствованию технологии. Мы находимся на пороге огромных улучшений в лечении ревматоидного артрита.
В настоящее время нет конкретной профилактики ревматоидного артрита. Поскольку курение сигарет, воздействие минерального диоксида кремния и хронического заболевания периодонта увеличивают риск ревматоидного артрита, следует избегать этих условий.
Какие специалисты лечат ревматоидный артрит?
Основным специалистом в области диагностики, лечения и мониторинга ревматоидного артрита является ревматолог. Ревматолог работает с другими специалистами для максимального улучшения результатов в отношении здоровья. Другие специалисты, которые могут быть вовлечены в уходе за пациентами с ревматоидным артритом — физиологи, дерматологи, пульмонологи, кардиологи, нефрологи, радиологи, неврологи, эндокринологи, ортопеды и хирурги. Также физиотерапевты, профессиональные терапевты и массажисты.