Трансплантация органов на протяжении многих лет была только плодом величайших и смелых фантазий ученых. Менее ста лет назад никто не думал, что в один прекрасный день эта столь серьезная манипуляция может зайти так далеко в медицину и найти новые горизонты перед сотнями тысяч тяжелобольных пациентов.
Трансплантация органов и, в частности, трансплантация сердца, приносят новую жизнь тысячам людей во всем мире, улучшая качество и продолжительность жизни.
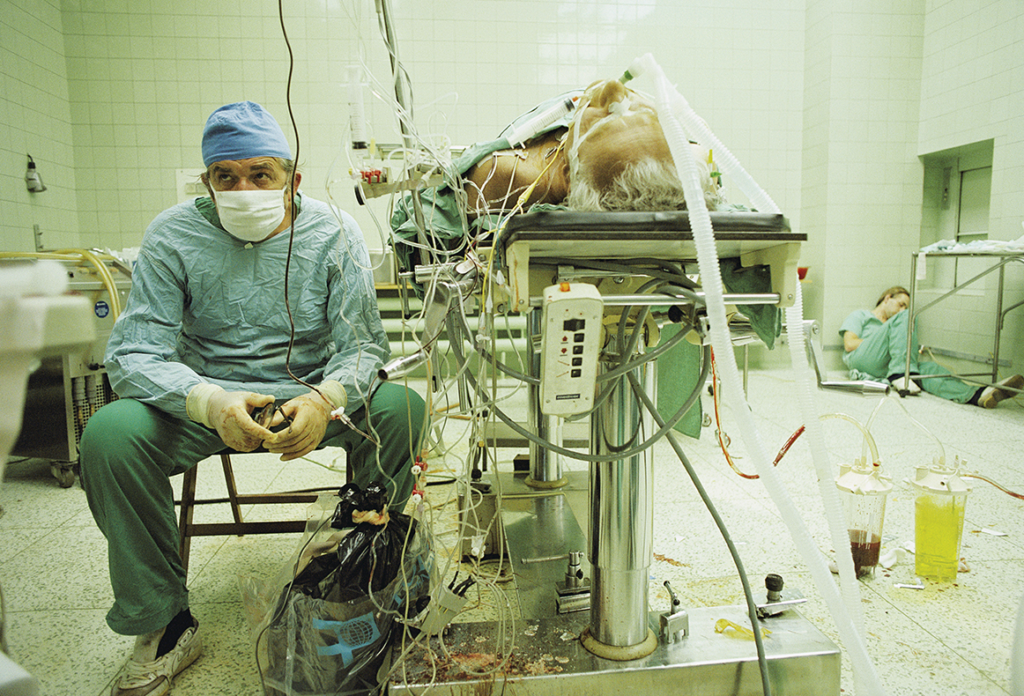
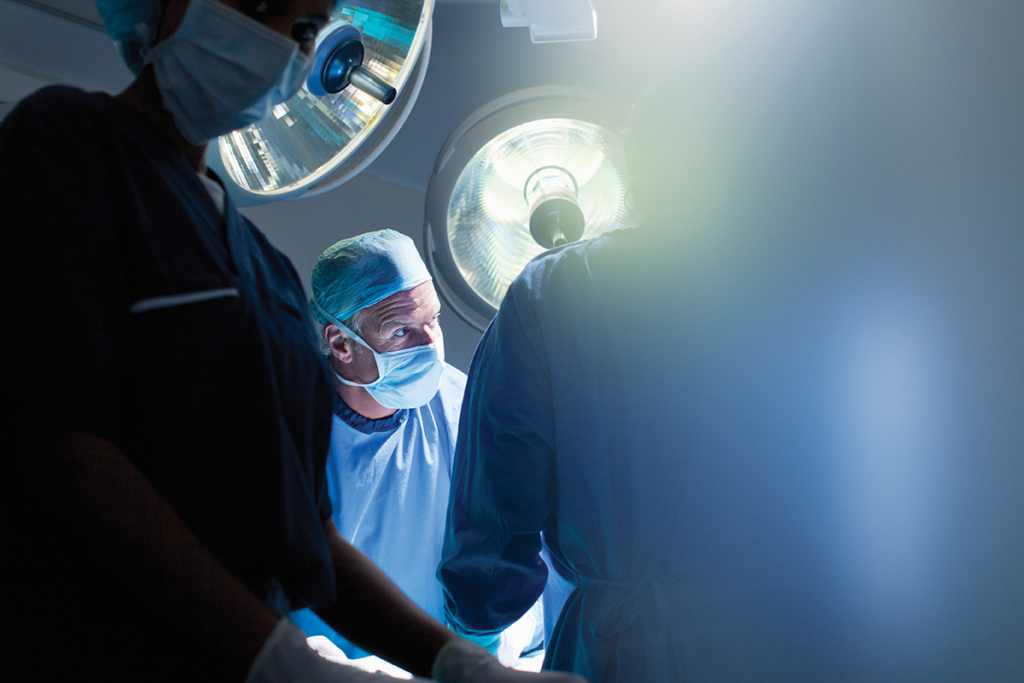
Выбранная «National Geographic» как лучшая фотография 1987 года, где изображен доктор Збигнев Релига, следящий за жизненно важными признаками пациента после 23-часовой операции по пересадке сердца
3-го декабря 1967 года Кристиан Бернард совершил первую в мире пересадку сердца человека, и пациент выжил всего 18 дней.
Неадекватность попыток трансплантации сердца в прошлом объясняется главным образом отсутствием соответствующих средств, лекарств и аппаратов для поддержания состояния пациентов во время и после операции.
После введения иммуносупрессивных и кортикостероидных препаратов выживаемость пациентов после трансплантации резко улучшается. Успех этого типа операции начался в 1983 году после введения лекарственного циклоспорина, снижая риск отторжения трансплантата.
В настоящее время кардиальная трансплантация как процедура не является серьезной проблемой для специалистов, основная проблема заключается в том, чтобы найти подходящего донора для конкретного пациента в отношении небольшого числа доноров в целом и длинного списка ожидания трансплантации.
Для достижения хороших результатов в долгосрочной перспективе современная фармацевтическая промышленность предлагает широкий спектр лекарств, которые активно борются с возможными осложнениями самих манипуляций.
Когда происходит пересадка сердца?
Трансплантация сердца проводится после тщательного анализа, исследования и обсуждения группой специалистов.
Это процедура, которая используется в отсутствие эффективности от всех других методов лечения и терапевтического подхода (изменение образа жизни, альтернативные методы, обычная медицина, медикаменты, малоинвазивные хирургические вмешательства).
Это выполняется у пациентов, у которых, как считается, отсутствует другой эффективный метод лечения, при котором операция приведет к значительному улучшению качества жизни и увеличению ее продолжительности.
Ряд заболеваний сердечно-сосудистой системы, особенно на конечной стадии, может быть причиной и признаком кардиальной трансплантации, чаще всего это конечная стадия сердечной недостаточности, врожденные пороки сердца, серьезно влияющие на различные структуры миокарда:
- Застойная сердечная недостаточность
- Кардиомиопатия
- Первичная легочная гипертензия
- Сердечный отказ
- Дилатационная кардиомиопатия
До процедуры собирается детальная, полная история (подробный опрос о других заболеваниях, генетическая нагрузка, наличие аллергии, лекарства, некоторые индивидуальные особенности), исследования для определения типа и тяжести основного заболевания, другие методы лечения.
После подробных медицинских обследований (электрокардиограмма, эхокардиография, в некоторых случаях ангиография, передовые анализы крови, определение общего состояния здоровья и функциональной активности легочной, почечной, печеночной и сердечно-сосудистой функции), пациенты ставятся в список ожидания подходящего донора.
Как правило, во многих странах существует значительный дефицит доноров, что создает серьезные трудности и во многих случаях вызывает ожидание в течение нескольких месяцев, даже лет, в течение которых необходимо контролировать состояние пациента.
В определенных ситуациях (острое ухудшение состояния здоровья, активация другого основного заболевания) имя пациента удаляется из списка ожидания и повторно вводится только после стабилизации состояния здоровья.
Поиск подходящего донора не является легкой задачей, с одной стороны, из-за небольшого числа доноров в целом, с другой стороны, из-за многочисленных требований, которые должны соответствовать многочисленным показателям, которые должны соответствовать донору и получателю.
Что такое трансплантация сердца?
Для специалистов в данной области манипуляция сама по себе не составляет проблем для их навыков и по существу состоит из трех операций:
- изъятие и уход за сердцем донора: донорами обычно являются люди, которые страдают тяжелой травмой (главным образом в области головы), что приводит к смерти мозга (необратимое состояние). После согласия их родственников их органы могут послужить дать вторую жизнь тяжелобольным пациентам, а процедуры хранения и транспортировки очень строгие. Трансплантация чужеродного сердца рекомендуется в течение нескольких часов после его удаления из организма донора;
- удаление сердца пациента: после госпитализации и прохождения всех необходимых стандартных процедур в больнице, пострадавший орган пациента удаляется под общей анестезией. Операция открытая (проникают в грудную клетку после резки грудины), а ее сложность и продолжительность определяются типом и серьезностью основного заболевания пациента. В процедуре поддержания жизненно важных признаков пациентов и активности сердечно-сосудистой системы включают устройство для искусственного поддержания системы (временный сердечно-легочный шунт). Во время операции пациенты находятся под общей анестезией, постоянно контролируя все жизненные признаки, вводя необходимые решения для поддержания баланса электролита и кислотно-щелочного баланса;
- пересадка донорского сердца: ряд экспертов говорят, что эту часть операции легче всего реализовать, так как сама по себе предполагает создание только пять анастомозов (соединения), соединяющие основные кровеносные сосуды реципиента с сердцем донора. После полной и успешной прививки искусственного шунтирования сердца прекращают при помощи электрошока стимуляции сердечной деятельности и при необходимости ставят временный (внешний) кардиостимулятор. При необходимости, путем размещения внешнего кардиостимулятора, последний обычно удаляются через несколько дней после того, как пациент восстанавливается.
После операции обычно требуется пребывание в больнице в течение одной-двух недель (в зависимости от состояния пациента), в течение которых состояние тщательно контролируется, а также побочные реакции, реакции отторжения трансплантата и другие, угрожающие хорошему исходу процедуры.
В зависимости от состояния пациента можно выполнить комбинированную трансплантацию (трансплантацию сердца в сочетании с трансплантацией почек или сердца в сочетании с печенью) для достижения оптимального результата.
Противопоказания и риски
Несмотря на спасательный характер операции, прививание чужого сердца, с одной стороны, несет серьезные риски нежелательных эффектов (в связи с самой операцией в связи с последующей терапией, а также с индивидуальными характеристиками организма и восприятием пересаженного сердца как иностранного агента), которые должны быть приняты во внимание перед выполнением манипуляций и последующим действиям.
Некоторые побочные эффекты и риски трансплантации происходят вскоре после операции (часы, дни, недели), в то время как другие появляются месяцы или даже годы после процедуры и представляют серьезную угрозу для здоровья пациента.
Наиболее частыми негативными последствиями после трансплантации сердца являются:
- реакция отторжения: в прошлом представляла собой серьезную проблему для медиков, но после введения иммуносупрессивных препаратов в клинической реакции наблюдалась примерно у 10% прооперированных пациентов. Для предотвращения этой реакции требуется принятие соответствующей, адекватной выбранной комбинации препаратов, которые подавляют иммунную систему.
- инфекция: риски заражения в настоящее время в основном связаны с иммуносупрессивной терапией, не столько с несоблюдением по септическим и антисептическим правилам, кровотечение, свертывание крови и риск тромбоза. Чтобы уменьшить эти риски, необходимо внимательно следить за коагуляционной способностью пациента путем соответствующих медицинских тестов и, в случае необходимости, включать соответствующие лекарства (антикоагулянты, разбавители крови)
- сердечная васкулопатия : в результате манипуляции возможны изменения в архитектуре коронарных артерий с последующим упрочнением их стенок, что приводит к изменениям кровотока и повреждению сформированных элементов крови, риска развития аритмии, инфаркта миокарда, внезапная сердечная смерть.
В связи с необходимостью принимать иммунодепрессанты после трансплантации наблюдался ряд нежелательных эффектов, вызванных этими препаратами.
Поскольку они приводят к подавлению иммунной системы, наблюдается повышенная тенденция к инфекционным заболеваниям, особенно вызванным атипичными, оппортунистическими агентами, которые трудно поддаются лечению.
Препараты из этих групп приводят к прогрессирующему повреждению печени, почек, метаболических и других функций, а различные исследования в этом районе также показывают повышенный риск развития рака (чаще всего опухоли, поражающие кожу, лимфатическую систему, кроветворение и т. д.).
Чтобы уменьшить риск серьезных побочных эффектов, необходимы основные правила и требования для определения статуса пациента (независимо от того, подходит ли он для трансплантации).
Ряд состояний и заболеваний противопоказан для кардиальной трансплантации, некоторые из которых относятся к исключению некоторых вредных привычек пациента, другие относятся к наличию серьезного основного заболевания, представляющего риск отказа от операции.
Трансплантация сердца невозможна, если есть:
- наличие системных заболеваний органов
- острые инфекции
- некоторые хронические инфекции, включая ВИЧ-положительных пациентов
- заболевания почек, легких или печени
- тяжелая легочная гипертензия
- многолетний сахарный диабет 1 типа (зависимый от инсулина)
- сосудистые заболевания
- тромбоэмболии
- заболевание, приводящее к сокращению продолжительности жизни
- тяжелое недоедание, кахексия
- различные зависимости (к алкоголю, наркотикам, курению) и нежелание или неспособность справиться с ними
- престарелый возраст, представляющий собой фактор риска для оптимального послеоперационного восстановления
Строгий мониторинг пациентов после трансплантации сердца снижает риск возникновения побочных эффектов и рисков.
Более 85% пациентов показывают хороший статус через год после операции, и около 60% пациентов демонстрируют хорошую десятилетнюю выживаемость.
Жизнь после трансплантации сердца
После операции на сердце, уход за пациентом со стороны медицинских специалистов не заканчивается, даже наоборот. Требуется строгое соблюдение определенной диеты, физической активности, поддержания хорошего здоровья, контроля других основных заболеваний, регулярного мониторинга сердечно-сосудистой функции.
Пациенты обычно включаются в программу реабилитации, где у них есть необходимые знания и навыки для поддержания здоровой жизни после операции.
Пациенты, как правило, испытывают трудности в возвращении к нормальной деятельности (в зависимости от профессии) и выполнением семейных обязанностей, но изменения необходимы в рационе питания (за исключением жареной, жирной и нездоровой пищи, чтобы снизить риск развития атеросклероза, ожирения и других заболеваний ущерб сердечно-сосудистая деятельность), умеренность, подходят для здорового состояния физической активности (гиподинамия повышает риск развития сердечно-сосудистых осложнений), прием препаратов.
Произвольное изменение режима лечения, прекращение приема лекарств, прием более высоких или более низких, чем рекомендуемые дозы, или прием лекарств, не одобренных лечащим врачом, представляют серьезный риск для здоровья пациентов.
Тестирование и применение различных альтернативных методов лечения, которые не согласуются с лечащим врачом, не рекомендуется из-за непредсказуемых рисков.
Здоровый образ жизни и оптимальный уход за физическим, эмоциональным и психологическим благополучием обеспечивают долгосрочные хорошие результаты, улучшают качество и продлевают жизнь после трансплантации сердца.